En 1953 se analizo 57 millones de partos en Estados
Unidos de América, llegando a la conclusión que la
ley de Hellín es solo una aproximación.
"A finales de los 60 se introdujo agentes inductores de
ovulación, y en los 70, la Técnica de
Reproducción Asistida (TRA) la cual provoco el incremento
del número de embarazos múltiples" (2) ya que estas
tecnologías suelen usar medicamentos que estimulan la
ovulación para la producción de óvulos
múltiples que luego son fecundados y se emplazan
nuevamente en el útero para su desarrollo, de esta forma
se reporto 1 embarazo doble por cada 44 nacimientos en el
Parkland Hospital de EE.UU en 1994.(4)
Según los estudios realizados por Gustavo Mendoza
Ríos, afirma que "entre 1972 y 1981, la Maternidad Docente
Asistencial "Natalio Aramayo" fue su centro de estudio en la cual
detecto 259 casos de embarazo múltiple en el IMNA , en la
década mencionada, es de 0.8 %, con un embarazo gemelar
por cada 127 partos y 1 triple por cada 16.330 partos"(3),
además de sus estudios según el Centro Nacional de
Estadística de Salud, "el índice de nacimientos
mellizos ha aumentado el 65% desde 1980".(5)
El índice de nacimientos de trillizos y otros de
cifras múltiples mayores también han aumentado
considerablemente. Sin embargo, desde 1998, la tasa de
nacimientos de trillizos y otros nacimientos múltiples
disminuyo". (5)
Embarazo
múltiple
Existen muchas definiciones que explican lo
que quiere decir embarazo múltiple como por ejemplo
tenemos a Fabiola Girón S., Igor Silva D., entre otros que
indican que: "el embarazo múltiple o gemelar es la
presencia de más de un bebe en el vientre materno". (1)
Así como también tenemos a quien dice que:"un
embarazo múltiple es el desarrollo simultaneo de dos o
más fetos". (2)

Esto puede ocurrir de manera natural
mediante 2 tipos de embarazo gemelar: los visigóticos y
homocigóticos
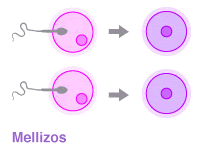
Cuando la mujer presenta una
ovulación doble y cada ovulo es fecundado por un
espermatozoide a este caso se le denomina duplicación
fraterna o embarazo múltiple visigótico,
también conocido como mellizos, lo cual representa el 70%
de los casos.
Los gemelos fraternales pueden ser del
mismo o diferente sexo, cada uno de ellos tiene su propia
placenta con la "bolsa de agua" o saco amniótico
separadas.
Estos neonatos que pueden ser niños
o niñas o tal vez una combinación de ambos son
hermanos concebidos al mismo tiempo. Pero como es visto, los
hermanos con frecuencia tienden a ser parecidos, los
múltiples fraternos pueden llegar a ser también muy
parecidos.
Llamamos gemelos idénticos o
embarazo múltiple homocigótico al producto de un
óvulo fecundado por un espermatozoide (1 huevo) se divide
en dos o más células que continúan
independientemente su desarrollo dando como resultado dos o
más embriones, que tienen características
físicas, emocionales, y sexo idéntico, ya que
comparten la misma carga genética. Los gemelos
idénticos son siempre del mismo sexo pero pueden presentar
placentas separadas o una sola con sacos amnióticos
separados y ya que genéticamente son idénticos
provoca confusión a los padres ya que les cuesta mucho
diferenciarlos, pero a pesar de ello queda claro que cada ser
humano tiene diferente personalidad y por ende estos hermanos son
individuos psicológicamente muy diferentes y representa el
30% de los casos de embarazo múltiple.

Factores que
conllevan a un embarazo múltiple
Existen varios factores naturales
relacionados con el embarazo múltiple. Los factores
incluyen los siguientes:
Herencia: Los antecedentes
familiares de embarazo múltiple aumentan la
posibilidad de tener mellizos.
Se transmiten sólo por vía
materna, o sea que solamente los antecedentes de embarazos
múltiples de la mujer son los que cuentan.
Edad:Las mujeres de más
de 30 años son más propensas a la
concepción múltiple. En la actualidad muchas
mujeres demoran el embarazo hasta una edad más madura
y como resultados, tal vez tengan mellizos.
Se ha demostrado que cuando la mujer se
embaraza por primera vez después de los 30 años
tiene mayores posibilidades de embarazos múltiples y se
desconoce por cuál mecanismo se produce.
Alta paridad:Uno o más
embarazos anteriores, en especial un embarazo
múltiple, aumenta las posibilidades de tener embarazos
múltiples.Raza:Las mujeres afroamericanas
tienden más a tener mellizos que las mujeres de
cualquier otra raza. Las asiáticas y las indias
norteamericanas tienen los índices más bajos de
concepción de mellizos. Las mujeres caucásicas,
en particular las de más de 35 años, presentan
el índice más alto de nacimientos
múltiples de más de dos fetos (trillizos o
más).


Otros factores que han aumentado en gran
parte el índice de nacimientos múltiples en los
últimos años incluyen las tecnologías
reproductivas, entre las que se encuentran:
Ovulación:
Los medicamentos de estimulación
como el citrato de clomífero y la hormona
foliculoestimulante (FSH) ayudan a producir muchos óvulos,
los cuales, si son fertilizados, pueden producir múltiples
bebés.
Tecnologías productivas
asistidas:
La fertilización in vitro (IVF) y
otras técnicas pueden ayudar a las parejas a concebir. Con
frecuencia estas tecnologías utilizan medicamentos que
estimulan la ovulación para producir múltiples
óvulos que luego son fertilizados y devueltos al
útero para su desarrollo.
Tomar fármacos
Quedar embarazada luego de la toma de
fármacos inductores de la ovulación, aumenta los
riesgos de embarazo múltiple. También quedar
embarazada en el mes siguiente a la suspensión de
pastillas anticonceptivas anovulatorias aumenta los riesgos de
embarazo múltiple.
Riesgos del
embarazo múltiple
El embarazo de más de un bebé
es estimulante y, a menudo, un motivo de felicidad para muchas
parejas. Sin embargo, el embarazo múltiple tiene mayores
riesgos de complicaciones. Entre las complicaciones más
frecuentes se incluyen las siguientes:
Gemelo Evanescente:
Cuando hacemos el diagnóstico precoz
de un embarazo gemelar (5-6 semanas) es posible que en estudios
posteriores solo se observe un feto. Esto es debido a que
en una fracción importante de estos embarazos uno de los 2
embriones no se desarrolla y se reabsorbe (hasta en un 60% de los
casos). Usualmente el sobreviviente no tiene
problemas habría que ver si este no es un mecanismo
natural de defensa contra un embarazo de alto riesgo en vez de
tratarse de una complicación del embarazo
múltiple
Muerte fetal (menos de 10
semanas):
La muerte intrauterina está
aumentada. Cuando uno de los dos fallece el feto
sobreviviente tiene más riesgo de morir que si hubiese
estado solo desde el principio. Con placentas diferentes la
mortalidad puede llegar al 14%; si los bebés tienen una
sola placenta la mortalidad aumenta al 26% y si comparten
también el mismo saco amniótico la mortalidad de al
menos 1 bebé puede oscilar alrededor del 50%.

Riesgo cromosómico y
malformaciones congénitas:
Por sus características de origen
particulares (edad materna avanzada) el riesgo de ocurrencia de
problemas cromosómicos y anomalías
anatómicas está aumentado.
Síndrome de
transfusión de gemelo a gemelo:
El síndrome de transfusión de
mellizo a mellizo es una afección que se desarrolla
sólo con gemelos idénticos que comparten una
placenta. Los vasos sanguíneos se conectan dentro de la
placenta y desvían la sangre de un feto al otro. Sucede en
alrededor del 15 por ciento de los mellizos que comparten la
placenta.
En TTTS, la sangre se desvía de un
feto al otro a través de las conexiones de los vasos
sanguíneos en una placenta compartida. Con el tiempo, el
feto receptor recibe demasiada sangre, la cual puede sobrecargar
el sistema cardiovascular y hacer que se desarrolle demasiado
líquido amniótico. El feto donante más
pequeño no recibe suficiente sangre y tiene bajas
cantidades de líquido amniótico.
Para que los bebés puedan
desarrollarse y alimentarse bien, necesitan disponer de un
torrente sanguíneo independiente, que les abastece de
oxígeno y alimento. Los cordones umbilicales de los
bebés llegan a la misma placenta, pueden darse conexiones
entre los vasos sanguíneos (arterías y venas) de un
feto con los del otro. En este caso, un feto bombea sangre a la
placenta del otro. El otro, llamado el feto receptor, recibe
demasiada sangre y el feto donante no recibe suficiente. Este
último no crece lo suficiente, apenas orina y tiene muy
poco líquido amniótico. Puede morir por falta de
sangre (significa la falta de oxígeno), también
llamada hipoxia. El feto receptor recibe demasiada sangre y crece
mucho. Intenta regular la situación orinando mucho, por lo
que dispone de mucho líquido amniótico. Puede morir
a causa de un problema cardiaco (cardiopatía) por la
sobrecarga de sangre. Esta es una situación extremamente
peligrosa para los dos bebés.
Puede darse diferentes conexiones, como por
ejemplo una conexión entre la arteria del feto donante y
la vena del feto receptor, y también conexiones entre
arterias. Lo más peligroso es una conexión entre
una arteria de un bebé y una vena del otro. Conexiones
entre arterias en sí son menos peligrosas, sobre todo
cuando van en ambas direcciones (tanto del donante hacia el
receptor como viceversa), pues en este caso se compensan. En
general suele haber alguna que otra conexión entre los
vasos sanguíneos de ambos bebés, sin causar
demasiados problemas, pero cuando las conexiones son de tal
envergadura que la vida de los bebés corre peligro,
hablamos del síndrome de transfusión feto-fetal. Y
en este caso siempre hay que intervenir.

Anemia
La anemia es dos veces más frecuente
en los embarazos múltiples que en los simples.

Retardo del
crecimiento:
Si las condiciones placentarias y de la
nutrición del útero materno no son adecuadas uno o
ambos bebés pueden no crecer adecuadamente y manifestar
signos de sufrimiento fetal crónico. En
líneas generales los gemelos son menos pesados que los
bebés de embarazos simples y aparte de eso, un hermanito
puede ser bastante más pequeño que el otro
(Crecimiento discordante)
Placenta previa:
Debido a que la extensión de dos
placentas es mayor es posible que alguna de ella ocluya el
orificio del cuello uterino produciendo sangrado genital y riesgo
de Prematuridad por interrupciones de emergencia antes del
término del embarazo.
Trabajo de parto y nacimiento
prematuros:
Normalmente la duración de un
embarazo único es en promedio de 40 semanas.
Aproximadamente el 25% (en algunas casos hasta el 48%) de los
bebés producto de embarazos múltiples nacen antes
de las 37 semanas de embarazo. El promedio de
duración de un embarazo gemelar es de 35 semanas
(prematuro). Cuanto mayor es el número de fetos en el
embarazo, mayor es el riesgo de nacimiento prematuro. Los
prematuros nacen antes de que sus cuerpos y sistemas
orgánicos hayan madurado completamente. Estos bebés
a menudo son pequeños, tienen poco peso al nacer (menos de
2.500 gramos o 5,5 libras), y tal vez necesiten ayuda para
respirar, comer, combatir las infecciones y mantener la
temperatura del cuerpo. Los bebés más vulnerables
son los muy prematuros, es decir, los que nacen antes de las 28
semanas. Es posible que muchos de sus órganos no
estén preparados para la vida fuera del útero
materno y quizá estén demasiado inmaduros como para
funcionar de manera adecuada. Muchos bebés de nacimientos
múltiples necesitarán atención en una unidad
neonatal de cuidados intensivos neonatales (NICU).
Gemelos siameses:
Si la división de la masa
embrionaria se retrasa mas allá del día 13 de la
fecundación los bebés tendrán alguna parte
de su cuerpo pegada a la de su hermano. Los gemelos siameses
pueden estar unidos por sus cabezas, tórax o abdomen,
pueden incluso compartir algunos o muchos
órganos.


La preeclampsia o
hipertensión inducida por el embarazo:
Las mujeres con fetos múltiples son
tres veces más propensas a desarrollar alta presión
sanguínea debido al embarazo. Este trastorno suele
desarrollarse más precozmente y es más grave que en
los embarazos de un solo bebé. También puede
aumentar la probabilidad de la abrupción placentaria (el
desprendimiento prematuro de la placenta).
Cantidades anormales de
líquido amniótico
Las anormalidades del líquido
amniótico son más comunes en los embarazos
múltiples, en especial en los mellizos que comparten una
placenta.
Parto con
cesárea
Las posiciones fetales anormales aumentan
las probabilidades del nacimiento por cesárea.

Hemorragia posparto
En muchos embarazos múltiples, la
gran área placentaria y el útero excesivamente
distendido ponen a la madre en riesgo de hemorragia
después del parto.
Síntomas y
diagnóstico del embarazo múltiple
a) ¿Cuáles son los síntomas
del embarazo múltiple?
Los síntomas más comunes del
embarazo múltiple. No obstante, cada mujer puede
experimentar los síntomas de manera diferente. Los
síntomas del embarazo múltiple pueden
incluir:
El útero es más grande de
lo esperado para las fechas del embarazo.Aumento del malestar en la
mañana.Aumento de apetito.
Aumento excesivo de peso, en particular
al principio del embarazo.Se sienten movimientos fetales en
diferentes partes del abdomen al mismo tiempo.
b) ¿Cómo se diagnostica el embarazo
múltiple?
Muchas mujeres tienen la sospecha de estar
embarazadas de más de un bebé, sobre todo si ya han
estado embarazadas. El diagnóstico de fetos
múltiples puede realizarse a comienzos del embarazo, en
especial si se han utilizado tecnologías reproductivas.
Además del examen y la historia médica completa, el
diagnóstico puede realizarse mediante lo
siguiente:

Prueba de sangre para determinar el
embarazo. Los niveles de gonadotrofina coriónica
humana (ChG) pueden ser muy altos en el embarazo
múltiple.Alfa-fetoproteína Los
niveles de una proteína liberada por el hígado
del feto y que se encuentra en la sangre de la madre pueden
ser altos cuando la proteína es producida por
más de un feto.Ultrasonido Técnica de
diagnóstico por imágenes que utiliza ondas de
sonido de alta frecuencia y una computadora para crear
imágenes de los vasos sanguíneos, tejidos y
órganos. Los ultrasonidos se utilizan para observar
los órganos internos en funcionamiento, y para
examinar el torrente sanguíneo a través de
diversos vasos (con un transductor vaginal, en general a
principios del embarazo, o con un transductor abdominal en
los embarazos más avanzados).
Cuidados y
tratamiento del embarazo múltiple
Depende mucho de cuáles sean, pero
la más frecuente, que es la amenaza de parto prematuro,
muchas veces requiere de interacción para realizar
medicación endovenosa, otras veces es suficiente con
medicamentos por vía oral que inhiben las contracciones,
asociado con reposo en cama. En muchos casos se administra
medicación que acelera la maduración de los
pulmones de los bebés en forma preventiva por si llegasen
a nacer prematuramente. La medicación más usada en
estos casos son los corticoides por vía intramuscular.Con
respecto a crecimiento de los bebés, el tratamiento se
basa en reposo, que aumenta el flujo de sangre placentario. En
estos casos el control de crecimiento debe realizarse con
ecografías seriadas.En los pocos casos que uno de los
bebés sufra de un grave trastorno en el crecimiento, a
veces es necesario el adelantamiento del parto para que no tenga
secuelas por desnutrición. En estos casos el bebé
con crecimiento normal nacerá prematuramente por causa de
su hermano gemelo.

a) Tratamiento del embarazo múltiple:
El tratamiento específico del
embarazo múltiple será determinado por el
médico, basándose en los siguientes
factores:
El embarazo, la salud general y la
historia médica de la embarazadaEl número de fetos
La tolerancia de la embarazada a
medicamentos, procedimientos o terapias
específicosExpectativas sobre la evolución
del embarazoLa opinión o preferencia de la
embarazada
El tratamiento del embarazo múltiple
puede incluir los siguientes aspectos:
Visitas prenatales.El embarazo
múltiple aumento el riesgo de complicaciones. Las
visitas más frecuentes pueden ayudar a detectar
complicaciones con la suficiente anticipación como
para lograr un tratamiento o control más eficaces.
Deben monitorearse con más atención el estado
nutricional y el peso de la embarazada.Aumento de la nutrición.
Las embarazadas de dos o más fetos necesitan
más calorías, proteína y otros
nutrientes, incluido el hierro. Se recomienda también
un mayor aumento de peso en los embarazos múltiples.
El Colegio Norteamericano de Obstetras y Ginecólogo
recomienda que las embarazadas de mellizos aumenten al menos
de 35 a 45 libras.Reposo. Algunas mujeres
también puede que necesiten reposo en cama, ya sea en
el hogar o en el hospital según las complicaciones del
embarazo o el número de fetos. Los embarazos
múltiples de más de dos fetos suelen demandar
reposo en cama a partir de la mitad del segundo
trimestre.Pruebas maternas y fetales Se
pueden necesitar exámenes para controlar la salud de
los fetos, en especial si existen complicaciones en el
embarazo.Medicamentos tocolíticos
Se pueden suministrar medicamentos tocolíticos, si
existe un trabajo de parto prematuro, para disminuir o
detener las contracciones. Se pueden suministrar de forma
oral, por vía inyectable o endovenosa. Los
medicamentos tocolíticos de uso más frecuente
incluyen la terbutalina y el sulfato de magnesio.Medicamentos Corticoesteroides
Se pueden administrar medicamentos corticoesteroides para
ayudar a madurar los pulmones del feto. La inmadurez pulmonar
es un problema importante en bebés
prematurosCerclaje cervical El cerclaje
(un procedimiento utilizado para suturar la abertura
cervical) se utiliza en las mujeres que tienen un cuello
cervical incompetente. Este trastorno se caracteriza por la
debilidad física del cuello del útero, que es
incapaz de permanecer cerrado durante el embarazo Algunas
mujeres con embarazos múltiples de más de dos
fetos pueden necesitar cerclaje a comienzos del
embarazo.
Para el caso del síndrome de
transfusión de gemelo a gemelo tenemos 2 tipos de
tratamientos
Se elimina la abundancia del
líquido amniótico (llamado aminodrenaje)
para
Evitar un parto prematuro y disminuir la
presión sobre el vientre materno. En realidad es un
tratamiento de síntomas, ya que no soluciona el problema
subyacente y el bebé donante sigue bombeando sangre a su
hermano gemelo. Por ello se suele tener que repetir este
tratamiento a lo largo del embarazo y así se espera llegar
hasta la semana 28, cuando los bebés ya son viables.
Conlleva un pequeño riesgo a un parto prematuro, de 1 a
1,5%.
Mediante una operación prenatal
se cauteriza las conexiones entre los vasos
Sanguíneos de los bebés. Con
anestesia local se introduce a través de un pequeño
corte en la barriga un tubo finísimo de apenas 2 mm, por
el que se mete un foco de luz, una microcámara y un
aparato de rayos láser. Es un procedimiento parecido a la
laparoscopia. Esta intervención requiere mucha habilidad
por parte del ginecólogo y sólo alguno sabe
hacerlo. En el '99 se hizo la primera intervención en el
Hospital Vall d'Hebrón de Barcelona, en
colaboración con la Universidad de Lovaina
(Bélgica). La intervención consiste en cauterizar
las conexiones, casi siempre de arteria a vena, muchas veces de
arteria a arteria y raras veces de vena a vena. Una vez
cauterizadas las conexiones, cada bebé tiene su circuito
de conducción sanguínea independiente y deja de
existir el problema de la transfusión sanguínea. No
obstante, esta intervención no es exenta de riesgo: hay un
riesgo de un 10% a un nacimiento prematuro o y otra posibilidad
es que el bebé pequeño muera. Esto puede darse
cuando hay una división desigual de la placenta: un
bebé dispone de una gran parte y el otro de una parte
mínima. Este bebé se alimentaba hasta ahora gracias
a la transfusión que recibía de su hermano gemelo y
cuando esta deja de existir, la placenta no le aporta suficiente
alimento y el bebé fallece. Es un riesgo de un 25 a 30%.
Gracias a una ecografía doppler se puede ver con bastante
seguridad si se da este riesgo. Hay que tener presente que,
cuando no se interviene, sólo un 20% de los bebés
sobrevive. Gracias a ambos tratamientos este porcentaje se eleva
a un 60% para ambos bebés y hasta el 75 y 80% para uno de
los bebés. También conviene saber que
después de operación con láser las
complicaciones después de nacer son mucho menores que en
el tratamiento de drenaje del líquido amniótico. Se
han observado en niños, tratados sólo con el
aminodrenaje, problemas de tipo neurológico, además
de problemas de conducta. Es debido a que los cerebros de los
bebés no se desarrollan óptimamente, por lo que
nacen con menor madurez neurológica.
Autor:
Sandy Suarez Flores
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |